采用多模式策略改善患者的手卫生
已发布
Heather P. Loveday MA, Alison Tingle MSc,Jennie A. Wilson PhD*,1
西伦敦大学,英国伦敦
关键词
患者的手部、护理包、手卫生湿巾、依从性、前后对照、反馈
目的:医护人员手部卫生在预防院内感染(HCAI)方面的作用已得到充分证实。我们目前对住院患者的手卫生(HH)重视程度较低;而在COVID-19疫情背景下,支持这一机制尤为重要。本研究的目的是确定一个为患者提供手部湿巾和鼓励使用它们的明确方案是否能有效提高患者手卫生(PHH)的频率。
设计:前后对照。
机构:英国综合医院。
参与者:2018年7月至10月在6个急性老年护理/康复医院病房收治的所有成年患者。
方法:对6周以上的PHH时机进行基线统计。有工作人员的焦点小组和公众调查告知了PHH集束包的发展。通过结构化12周PHH时机观察集束包对PHH的影响。
结果:在基线期间观察到303次PHH的时机;PHH依从性为13.2%(40/303;95%置信区间9.9-7.5)。在PHH集束包的评估中,观察到526个PHH时机,其中HH占58.9%(310/526);比基线增加45.7%(95%置信区间39.7%- 51.0%;P<.001)。
结论:为患者提供包含多片手卫生湿巾的集束包是一种简单、经济的提高PHH并降低院内感染风险的方法。医疗相关工作者在鼓励PHH方面发挥了重要作用。
介绍
医疗相关工作者(HCW)的手在院内感染(HCAI)传播中的作用已经确立,建议采取多模式战略,以支持HCW之间有效的手卫生。1 相比之下,关于患者的手在HCAI传播中的作用或在医疗相关环境中支持患者的手卫生(PHH)的机制的研究很少。2基于实验室的研究已经证明,一系列病原微生物能够从环境中获得并长期生存,包括鼻病毒,革兰氏阴性菌和阳性菌,胃肠道病毒如甲型肝炎和多重耐药病原体。2-6
在患者的手上有大量包括大肠菌群7以及多药耐药病原体携带,8而且患者手上携带病原体的患病率高于工作人员的手上。8,9 一项研究在急救环境48小时后对100名患者进行了抽样,发现39%的患者至少被一种病原体污染,包括艰难梭菌、耐甲氧西林金黄色葡萄球菌、耐万古霉素肠球菌和革兰氏阴性菌。10 有人认为,病原体可以通过戴手套或不戴手套的HCW直接转移到患者的皮肤或他们的直接环境中。11一旦被污染,患者的手可能通过污染易感部位,如静脉注射装置、导尿管或伤口而导致HCAI。
艰难梭菌或诺如病毒等胃肠道病原体的获得依赖于经口摄入,患者的手很可能是一种重要的传播手段。12,13 改善PHH已被证明可以减少耐甲氧西林金黄色葡萄球菌和呼吸道病毒的传播。14,15支持PHH的机制鉴于自COVID-19大流行出现以来,PHH在呼吸道病毒传播中发挥了越来越重要的作用。
关于患者是否在医院期间手卫生的研究表明,虽然HCW认为他们为患者提供了手卫生的时机,但患者的报告和直接观察都表明,这种情况很少发生。16-18 不出所料,那些需要帮助手卫生的患者比那些不需要帮助的患者更有可能被病原体污染。10
调查改善PHH战略的研究集中在一系列干预措施上,包括教育、使用世界卫生组织(WHO)的手卫生的5个时刻指导PHH时刻,并设置电子提醒以改善患者自发的HH。18-23
促进PHH的关键考虑因素,包括时间和技术、产品设计和放置,以及对患者及其家属和医疗工作者的教育和培训。24此外, 指出了HCWHH的不同方法,因为PHH的最关键时刻与工作人员推荐的5时刻不匹配(WHO2009年);流动性和禁闭性影响着患者在没有帮助时进行HH的能力,而患者手卫生最适合和可接受的产品配方可能与医院工作人员不同。24在之前的一项研究中,对患者手卫生湿巾进行了评估,发现使用抗菌手卫生湿巾60秒在去除手中的微生物污染方面与使用肥皂和水的效果一样好。25
目前还缺乏关于PHH策略在急症医疗机构中提高患者安全性的有效性和可行性的研究。本研究是在COVID-19大流行之前进行的,其目的是确定引入患者手卫生湿巾与鼓励患者使用的方案相结合,是否提供了改善PHH频率的一种可行的方法。
方法
研究设计
前后设计用于支持在急症护理环境中PHH策略的实施。由于PHH是患者护理的一项基本要素,因此使用准实验控制设计在伦理上是不可接受的。该研究分四个阶段进行(图1)。
设置
该研究于2018年7月至10月在英国一家大型地区总医院的6个老年人专科护理实施病房进行。3个病房收治急症患者,1个是神经康复病房,2个病房接受降压护理。床位中位数为28张,平均床位占用率为95.2%~99.8%。这些病房的患者很可能有身体和/或认知障碍,导致依赖性增加,住院时间比平均住院时间更长。
伦理批准伦理批准得到了西伦敦大学护理学院、助产和健康研究伦理委员会的批准,并得到了NHS体系研究和发展以及质量治理部门的批准。
第一阶段:HH实践的基线统计
数据包括在6个参与病房中,PHH时机的数量(定义为餐前、接触侵入性设备前和接触后、使用厕所后、打喷嚏/咳嗽后和呕吐后)和HH完成的比例。对于每个时机信息,记录患者的依赖性和认知状态、时机的类型、谁在场、患者是否能够实施HH,并指定可用/使用的方法。获得HH被定义为患者在护理点至少能够独立获得并可以选择以下手卫生方式的一种(肥皂和水、蓝色湿巾或患者自己的湿巾)。
观察时间在上午7点到下午7点之间选取3个小时,为期6周。数据由3名研究人员使用标准化的观察时间表收集,并输入IBM SPSS24.所有数据均为二进制/分类数据,并采用适当的量子化和二元逻辑回归进行分析。
第二阶段:共同设置PHH集束包
由参与单位的工作人员组织了一个研究小组,以探讨关于PHH的重要性和支持PHH的战略的意见。一种名义上的分组技术26用于确定患者 当天PHH应该发生的最重要的时机。参与者还被要求评估首选的手卫生湿巾设计和患者关于HH的信息。公众被要求完成一份简短的问卷,包括考虑将其包含在集束包的手卫生湿巾,以获得他们关于易移除性、手卫生的有效性、气味和手感、包装吸引力的看法。从这一阶段获取的信息被用于告知患者手卫生集束包的开发(见方框1)。
第三阶段:PHH集束包的实施
病房工作人员通过面对面的会议和分发书面流程加入PHH集束包。在实施阶段开始时,参与病房的所有患者都收到了一套单独的手卫生湿巾和关于PHH的信息。新的手卫生湿巾集束包和PHH相关信息被分发给新的患者。所有的手卫生湿巾集束包都由GAMA公司提供。干预于2018年6月开始,并持续到2018年10月。最初3周的时间使工作人员能够熟悉PHH集束包,并确保向患者提供湿巾和入院信息。在随后的14周内,2名研究人员在6个参与病房进行了12次观察期,以衡量对集束包的依从性。

图1.研究阶段示图。
数据包括病房患者数,使用手巾的人数、PHH时机、是否发生PHH、在场的员工类型、发起和完成HH的人员。在每次观察期间,这些数据被记录在标准化的数据收集表上。关于湿巾可用性和PHH合规性的数据在第5周和第11周反馈给病房工作人员。
利用中断时间序列回归,通过创建一个虚拟变量D设置为零,然后利用中断时间序列回归来估计截距位移的大小和显著性。
在实施期间,收集了有关发放的集束包数量、集束包和卫生湿巾的使用量,以证明使用卫生湿巾的效果,并估算PHH集束包的成本。
通过向自愿在实施期最后4周内完成调查的研究病房患者发放患者问卷,评估PHH集束包的用户体验。在研究结束时,与工作人员在一个焦点小组中对工作人员的可接受性进行了评估。
基线数据输入IBM SPSS 2二进制/分类,并酌情使用卡方检验和二元逻辑回归进行分析。将实施期间的数据输入Microsoft ExcelTM,并使用频率和描述性统计进行分析。在研究期间,使用分配给病房的集束包数(或集束包中包含的湿巾)作为分子,使用参与病房的卧床天数作为分母,计算患者手部湿巾的使用率。
结果
PHH实践统计
对PHH进行了总共43小时的结构化观察。对观察到的325个HH时机中的303个收集完整数据,并将其纳入分析。PHH发生率仅为13.2%(40/303)(表1)。在31.4%(93/303;95%置信区间[CI]26.4-36.8)的时机中,有一种机制可以使患者在护理点手卫生。当HH机制可用时,PHH更可能发生(优势比[CI95%10.6-91.8];P=0.000)。
有76%(230/303)的PHH时机有员工在场,但员工在场对PHH发生的可能性没有显著影响(31/230比9/73;优势比1.1[CI95%0.50-2.45];P=0.8)。在获得患者HH的机制方面,13%(39/303)的时机可以使用肥皂和水,75%(27/39)的时机是在使用厕所时。16%(47/303)的时机可使用一次性集束包的患者手卫生湿巾,但95%(45/47)的时机是在进食或饮水之前,因为这种湿巾通常放在患者餐盘上。这些湿巾仅在13%(3/45)的情况下用于手卫生,其他情况下,湿巾与餐盘中的食物一起被丢弃,并未打开。
PHH集束包的实施
在6个病房共进行了68期PHH观察。在此期间,发现了526个PHH的时机, HH发生在58.9%(310/526)。这反映出与干预前观察到的13.2%(40/303)的依从性相比,增加了45.7%(95%CI39.7-51.0%;P<.001;表2)。
在整个期间内,患者手卫生巾可用性的依从性为73%(987/1360)。图2显示了在16周的干预期内,可用湿巾的患者比例以及发生HH的PHH机会比例的趋势。在干预期间,可用湿巾的患者比例从第1周的57.75%(67/116)增加到第16周的68.8%(86/125)(95%CI1.1%-22.8%;P=0.076)。
表1。基线数据:患者HH的频率按时机类型和获得HH的机制决定
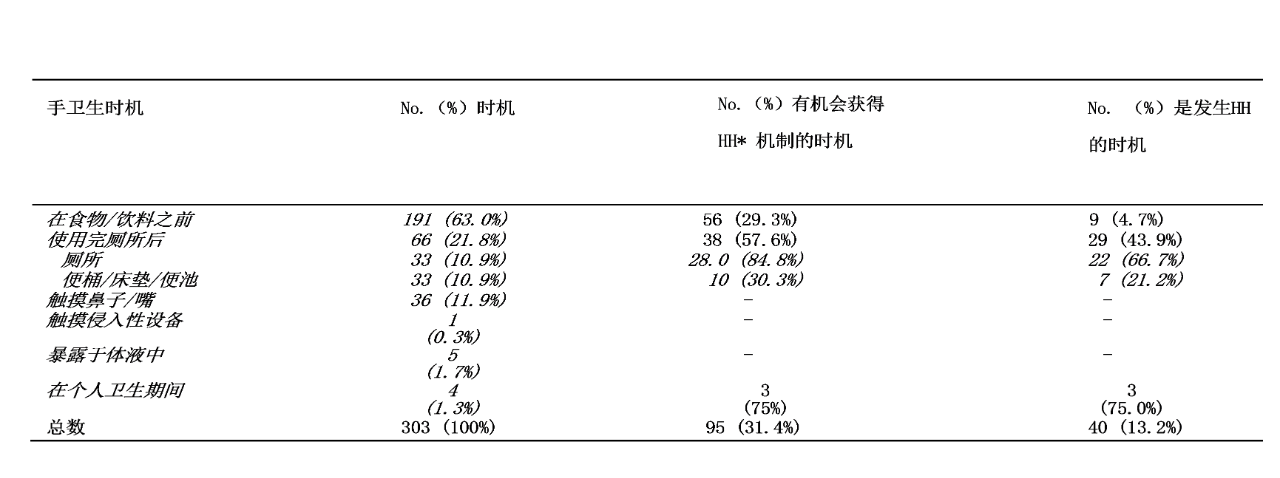
表2。
实施阶段:观察到的患者手卫生时机和患者手卫生发生的比例

发生PHH的手卫生时机比例在干预期开始和结束之间显著增加,从第1周的22.5%(16/71)增加到第16周的69%(29/42)(95%可信区间27.85-60.91%;P<0.001)。
所有病房都增加了患者手部湿巾的可用性和发生PHH的机会比例。然而,患者HH发生的机会比例因病房而异,最佳病房的总体依从性为68%(70/103),而表现最差的病房为43%(45/105)。所有病房都为大多数患者提供了患者手用湿巾,在观察点,表现最好的病房有87%(100/115)的湿巾可用,甚至表现最差的病房也有60%(176/292)的患者有湿巾可用(表2)。
ITS回归估计,在熟悉期后,湿巾的可用性增加了11%(P<.01),依从性平均每周增加3%(P<.001)。
图3显示了湿巾的可用性与对PHH的依从性(R20.311)这表明PHH依从性与湿巾可用性之间存在中度相关性。
在5个月内,6个病房共使用了66,232张湿巾,相当于每个病房平均每月使用2,207张湿巾。平均使用的湿巾数量为每1000天3308次湿巾,从每1000天床位2872到4653次湿巾不等。这些湿巾的总成本是2186英镑(湿巾=1973.71英镑)或平均每个病房每月73英镑,或每个床位每月3英镑。
在干预期间,共由患者填写完成53份问卷;79%(42/53)的人表示他们使用过湿巾,87%(37/42)的人同意或强烈同意湿巾是个好主意。特别是,他们同意湿巾可以让他们自己手卫生(86%;36/42),并帮助员工手卫生(76%;32/42)。大多数患者发现湿巾让他们的手感觉干净,并且很容易从包装中取出。一些患者表示他们更喜欢肥皂和水,1名患者没有意识到它们是手用湿巾而不是“一般清洁剂”,1名患者说她对它们过敏。只有66%(35/53)的患者表示,他们通常在家里上完厕所后手卫生,57%(30/53)的患者表示饭前手卫生。工作人员的反馈是积极的,病房管理人员强调患者体验得到了改善,患者对卫生需求的意识提高了“患者开始索要湿巾”,HH行为有可能在出院时“被带回家”。就工作人员的可接受性而言,他们认为方便取用非常重要,能够将他们固定在床头柜上是一个优势,因为这使得集束包易于取用,工作人员不必“寻找”,总的来说,病房希望继续推广PHH,并认为患者湿巾是一种更有效、更实用的方法,使患者能够在帮助或独立的情况下手卫生。
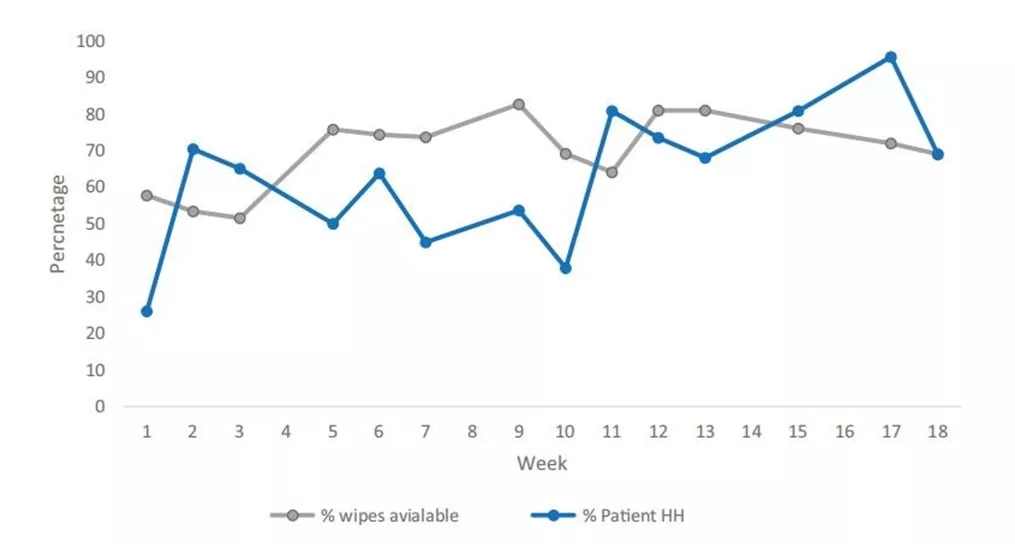
图2.18周干预期间(2018年6月至10月)患者手卫生依从性趋势。熟悉期第1-3周;第5周和第11周给出的反馈报告
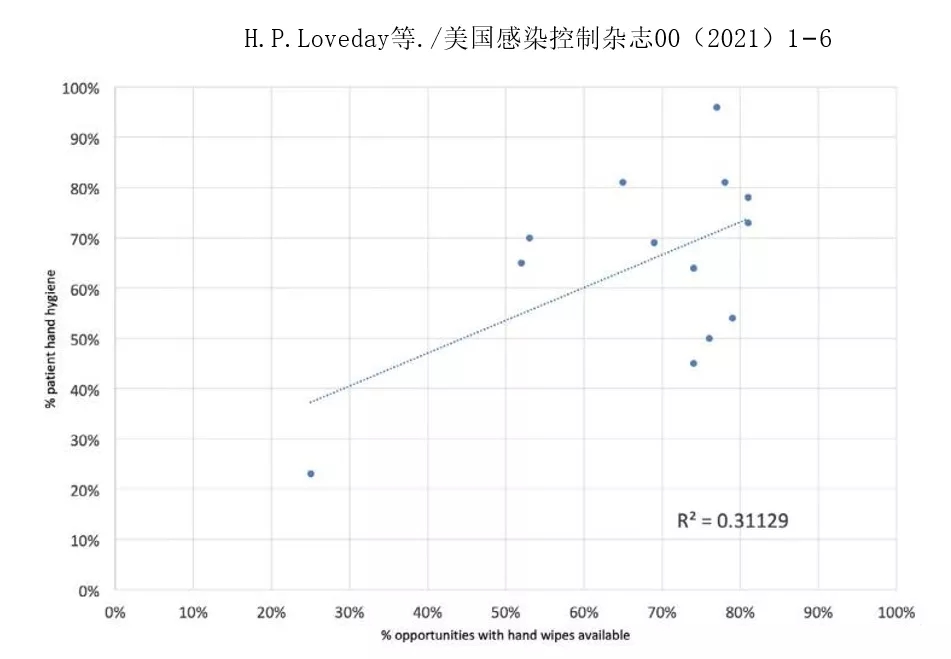
图3. 湿巾可用性与发生患者手卫生时机比例之间的相关性
讨论
我们的结果强调了多模式方法对改善PHH的重要性。本研究证实了其他研究的结果,即患者在住院期间很少手卫生。17,18尽管护理人员认识到PHH是一项重要的感染控制措施,但他们很少为患者提供PHH。16 在实施PHH捆绑之前,我们发现,患者对PHH的总体依从性仅为13%,尽管在使用厕所后发生的可能性更大,但不到5%的患者在进食前进行了PHH。这远远低于Srigley等人27最近的一项研究中的建议,该研究中,使用浴室后的依从性为30%,用餐时的依从性为39%,尽管在该研究中,使用电子监测可能会高估流动性更强的患者群体中的PHH。考虑到在医院病房处理和食用食物时,通过接触环境或工作人员而获得的病原体可能会转移到粘膜或其摄入,因此进食前PHH尤为重要。此外,考虑到SARS-CoV-2病毒的主要传播途径是通过呼吸道飞沫,这将污染受感染患者的手和他们接触的周围环境,支持常规PHH的机制应该是减少医疗环境中传播的战略的关键组成部分。
我们的研究所采用的方法试图创建一个多模式策略,通过引入一个集束包来改善PHH,该集束包包括单个患者的手卫生湿巾、员工的PHH流程、患者的PHH信息以及合规率的监测和反馈。事实证明,这种手巾包在患者和工作人员中都很受欢迎,并显著改善了这组老年患者(主要是行动受限的患者)的HH选择。另一项改善PHH的研究结果强调了在床边提供PHH产品的重要性,特别是对于卧床患者。28
PHH集束包与PHH依从性的显著增加相关;据观察,四分之三的情况下,患者的手部湿巾在使用时可用,患者对手部卫生的依从性从干预前的13%增加到干预后的60%。然而,不同病房和不同时间对湿巾和PHH可用性的遵从性不同;使用时湿巾的可用性不可避免地会对PHH是否发生产生影响。Sunkula等人18还利用工作人员鼓励PHH与手巾抽取桶和海报相结合。他们发现手部卫生的依从性也有类似的增加,从干预前的10%增加到干预后饭前的79%。我们的研究还发现,六氯环己烷在确定是否发生PHH方面至关重要,因为它们引发了近80%的PHH事件。考虑到只有大约一半的患者表示他们会在吃饭前手卫生,只有三分之二的人会在上完厕所后手卫生,医护人员需要积极支持患者的最佳利益。
本研究的局限性包括使用直接观察法的潜在霍桑效应。29在员工公开意识到我们的存在之前,我们试图通过对PHH合规性进行非常短的观察来缓解这一问题。这项研究是在一个单一的NHS医疗机构中进行的,在17周的时间内仅限于6个医疗病房,观察到的机会数量集中在一天中的特定时间。然而,基线观察表明,考虑到病房活动,这是最合适的时期。此外,本研究中使用的湿巾并非专为患者使用而设计,因此,没有专门针对患者的包装,这可能有助于鼓励患者使用湿巾。
为患者提供单独的多片湿巾的集束包是一种简单、经济有效的方法,可以增加PHH并降低患者住院期间感染HCAI的风险。此外,与试图接触肥皂和水相比,手卫生集束包可以提供一种更实用、低成本的方法,使工作人员能够支持PHH,这对于行动受限的老年患者尤为重要。但是,需要对工作人员进行PHH重要性的教育,鼓励他们确保手巾随时可用,并积极提示和支持患者使用。
致谢作者感谢Simon Wells、Susan Burch和感染预防和控制团队的其他成员、参与NHS体系皇家伯克希尔医院的六个病房的工作人员和患者。作者还感谢Andrew Dunnett博士提供的统计建议。
参考文献
1. WHO Guidelines on hand hygiene in healthcare. WorldHealth Organisation website.
Available at:www.who.int/publications/i/item/9789241597906. Accessed April 21,
2020.
2. Knighton SC, Richmond M, Zabarsky T, Dolansky M,Rai H, Donskey CJ. Patients’
capability, opportunity, motivation, and perception ofinpatient hand hygiene. Am
J Infect Control 2020;48:157−161.
3. Hendley JO, Edmondson WP, Gwaltney Jr. JM. Relationbetween naturally cquired
immunity and infectivity of two Rhinoviruses in Volunteers.J Infect Dis. 1972;
125:243–248. Casewell M, Phillips I. Hands as route oftransmission for Klebsiella
species. Br Med J. 1977;2:1315-1317.
4. Mackintosh CA, Hoffman PN. An extended model fortransfer of micro-organisms
via the hands: differences between organisms and theeffect of alcohol disinfection. J Hyg (Lond). 1984:345–355.
5. Mbithi JN, Springthorpe VS, Boulet JR, Sattar SA.Survival of hepatitis a virus on
human hands and its transfer on contact with animateand inanimate surfaces. J
Clin Microbiol. 1992;30:757–763.
6. Noskin GA, Stosor V, Cooper I, Peterson LR.Recovery of vancomycin-resistant
enterococci on fingertips and environmental surfaces.Infect Control Hosp Epidemiol. 1995;16:577–581.
7. Sanderson PJ, Weissler S. Recovery of coliformsfrom the hands of nurses and
patients: activities leading to contamination. J HospInfect. 1992;21:85–93.
8. Lemmen SW, Hafner H, Zolldann D, Stanzel S,Lutticken R. Distribution of multiresistant Gram-negative versus Gram-positivebacteria in the hospital inanimate
environment. J Hosp Infect. 2004;56:191–197.
9. Bayuga S, Zeana C, Sahni J, Della-Latta P, El-SadrW, Larson E. Prevalence and antimicrobial patterns of Acinetobacter baumanniion hands and nares of hospital personnel
and patients: the iceberg phenomenon again. HeartLung. 2002;31:382–390.
10. Istenes N, Bingham J, Hazelett S, Fleming E, KirkJ. Patients’ potential role in the
transmission of health care-associated infections:prevalence of contamination
with bacterial pathogens and patient attitudes towardhand hygiene. Am J Infect
Control. 2013;41:793–798.
11. Banfield KR, Kerr KG. Could hospital patients’hands constitute a missing link? J
Hosp Infect. 2005;61:183–188.
12. Borriello SP, Barclay FE, Welch AR, et al. Epidemiologyof diarrhoea caused by
enterotoxigenic clostridium perfringens. J MedMicrobiol. 1985;20:363–372.
13. Rusin P, Maxwell S, Gerba C. Comparativesurface-to-hand and fingertip-to-mouth
transfer efficiency of gram-positive bacteria,gram-negative bacteria, and phage. J
Appl Microbiol. 2002;93:585–592.
14. Cheng VCC, Wu AKL, Cheung CHY, et al. Outbreak ofhuman metapneumovirus
infection in psychiatric inpatients: implications fordirectly observed use of alcohol
hand rub in prevention of nosocomial outbreaks. J HospInfect. 2007;67:336–343.
15. Gagne D, Bedard G, Maziade PJ. Systematicpatients’ hand disinfection: impact on
meticillin-resistant Staphylococcus aureus infectionrates in a community hospital.
J Hosp Infect. 2010;75:269–272.
16. Burnett E. Perceptions, attitudes, and behaviortowards patient hand hygiene. AJIC:
Am J Infect Control. 2009;37:638–642.
17. Ardizzone LL, Smolowitz J, Kline N, Thom B, LarsonEL. Patient hand hygiene practices in surgical patients. Am J Infect Control.2013;41:487–491.
18. Sunkesula VCK, Knighton S, Zabarsky TF, KundrapuS, Higgins PA, Donskey CJ. Four
moments for patient hand hygiene: a patient-centered,provider-facilitated model
to improve patient hand hygiene. Infect Control HospEpidemiol. 2015;36:986–989.
19. Pokrywka M, Feigel J, Douglas B, Grossberger S,Hensler A, Weber D. A bundle
strategy including patient hand hygiene to decreaseclostridium difficile infections. Medsurg Nursing. 2014;23:145.
20. Whiller J, Cooper T. Clean hands: how to encouragegood hygiene by patients. Nurs
Times. 2000;96:37–38.
21. Cheng VCC, Tai JWM, Li WS, et al. Implementationof directly observed patient
hand hygiene for hospitalized patients by hand hygieneambassadors in Hong
Kong. Am J Infect Control. 2016;44:621–624.
22. Rai H, Knighton S, Zabarsky TF, Donskey CJ. Arandomized trial to determine the
impact of a 5 moments for patient hand hygieneeducational intervention on
patient hand hygiene. Am J Infect Control.2017;45:551–553.
23. Knighton SC, Dolansky M, Donskey C, Warner C, RaiH, Higgins PA. Use of a verbal
electronic audio reminder with a patient hand hygienebundle to increase independent patient hand hygiene practices of older adultsin an acute care setting.
Am J Infect Control. 2018;46:610–616.
24. Landers T, Abusalem S, Coty M, Bingham J.Patient-centered hand hygiene: the
next step in infection prevention. Am J InfectControl. 2012;40(4 suppl 1):S11.
25. Wilkinson MAC, Kiernan MA, Wilson JA, Loveday HP,Bradley SR. Assessment of
the efficacy of a patient hand wipe: development of atest method. J Hosp Infect.
2018;98:339–344.
26. Harvey N, Holmes CA. Nominal group technique: aneffective method for obtaining
group consensus. Int J Nurs Pract. 2012;18:188–194.
27. Srigley JA, Furness CD, Gardam M. Measurement ofpatient hand hygiene in multiorgan transplant units using a novel technology:an observational study. Infect
Control Hosp Epidemiol. 2014;35:1336–1341.
28. Manresa Y, Abbo L, Sposato K, de Pascale D,Jiminez A. Improving patients’ hand
hygiene in the acute care setting: is staff educationenough? Am J Infect Control.
2020;48:1100–1101.
29. Chang NN, Reisinger HS, Jesson AR, et al.Feasibility of monitoring compliance to
the my 5 moments and entry/exit hand hygiene methodsin US hospitals. Am J
Infect Control. 2016;44:938–940.
2021-11-12
手卫生时刻 博客
设计:前后对照。
结果:在基线期间观察到303次PHH的时机;PHH依从性为13.2%(40/303;95%置信区间9.9-7.5)。在PHH集束包的评估中,观察到526个PHH时机,其中HH占58.9%(310/526);比基线增加45.7%(95%置信区间39.7%- 51.0%;P<.001)。
医疗相关工作者(HCW)的手在院内感染(HCAI)传播中的作用已经确立,建议采取多模式战略,以支持HCW之间有效的手卫生。1 相比之下,关于患者的手在HCAI传播中的作用或在医疗相关环境中支持患者的手卫生(PHH)的机制的研究很少。2基于实验室的研究已经证明,一系列病原微生物能够从环境中获得并长期生存,包括鼻病毒,革兰氏阴性菌和阳性菌,胃肠道病毒如甲型肝炎和多重耐药病原体。2-6
艰难梭菌或诺如病毒等胃肠道病原体的获得依赖于经口摄入,患者的手很可能是一种重要的传播手段。12,13 改善PHH已被证明可以减少耐甲氧西林金黄色葡萄球菌和呼吸道病毒的传播。14,15支持PHH的机制鉴于自COVID-19大流行出现以来,PHH在呼吸道病毒传播中发挥了越来越重要的作用。
调查改善PHH战略的研究集中在一系列干预措施上,包括教育、使用世界卫生组织(WHO)的手卫生的5个时刻指导PHH时刻,并设置电子提醒以改善患者自发的HH。18-23
促进PHH的关键考虑因素,包括时间和技术、产品设计和放置,以及对患者及其家属和医疗工作者的教育和培训。24此外, 指出了HCWHH的不同方法,因为PHH的最关键时刻与工作人员推荐的5时刻不匹配(WHO2009年);流动性和禁闭性影响着患者在没有帮助时进行HH的能力,而患者手卫生最适合和可接受的产品配方可能与医院工作人员不同。24在之前的一项研究中,对患者手卫生湿巾进行了评估,发现使用抗菌手卫生湿巾60秒在去除手中的微生物污染方面与使用肥皂和水的效果一样好。25
研究设计
伦理批准
观察时间在上午7点到下午7点之间选取3个小时,为期6周。数据由3名研究人员使用标准化的观察时间表收集,并输入IBM SPSS24.所有数据均为二进制/分类数据,并采用适当的量子化和二元逻辑回归进行分析。
第三阶段:PHH集束包的实施
病房工作人员通过面对面的会议和分发书面流程加入PHH集束包。在实施阶段开始时,参与病房的所有患者都收到了一套单独的手卫生湿巾和关于PHH的信息。新的手卫生湿巾集束包和PHH相关信息被分发给新的患者。所有的手卫生湿巾集束包都由GAMA公司提供。干预于2018年6月开始,并持续到2018年10月。最初3周的时间使工作人员能够熟悉PHH集束包,并确保向患者提供湿巾和入院信息。在随后的14周内,2名研究人员在6个参与病房进行了12次观察期,以衡量对集束包的依从性。

方框1.患者的手部卫生集束包
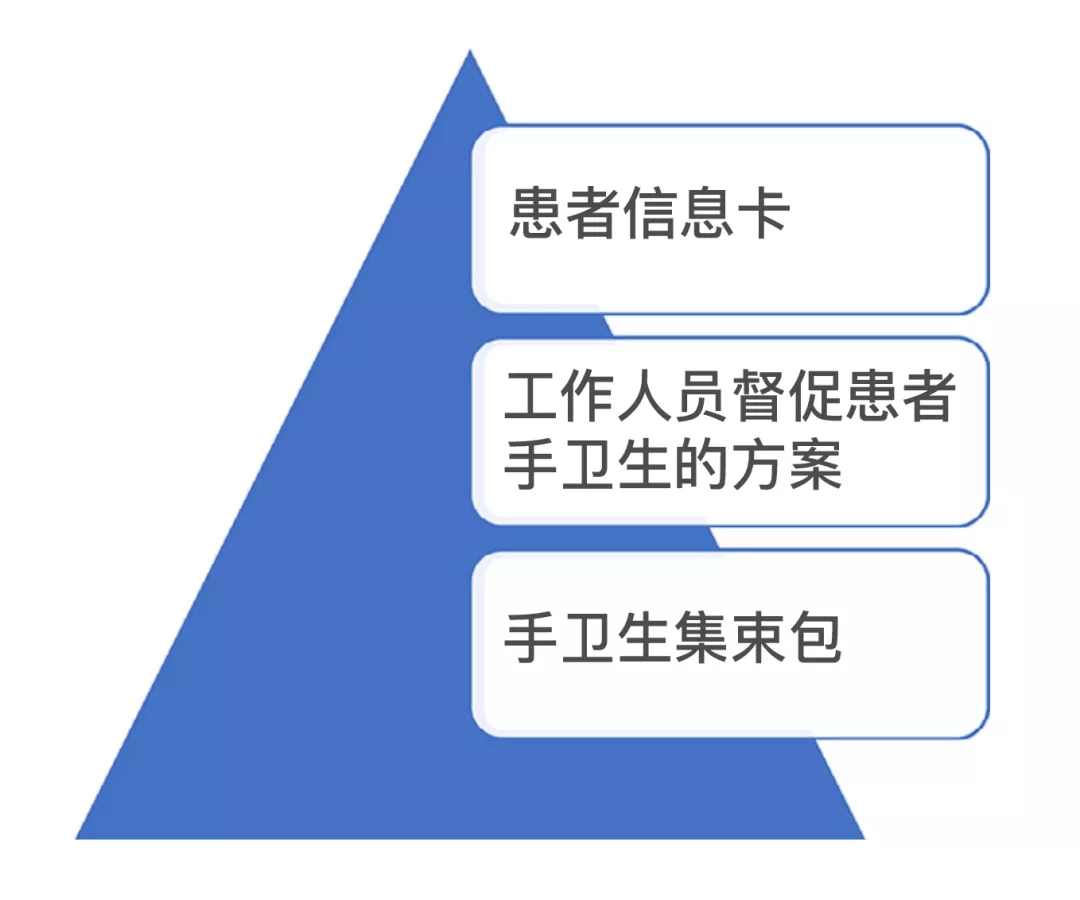
患者信息卡:鼓励患者在如厕后、进食前、打喷嚏、咳嗽、擤鼻涕后用手卫生湿巾清洁手
工作人员督促患者手卫生的方案:桶、便盆、马桶、咳嗽或打喷嚏后,通过为患者提供手卫生湿巾来提醒患者清洁手。其他可能提醒手卫生的时机包括:呕吐后、触摸侵入性设备时、服药前
手卫生集束包:向每位患者发放40块湿巾,用完后更换新包
数据包括病房患者数,使用手巾的人数、PHH时机、是否发生PHH、在场的员工类型、发起和完成HH的人员。在每次观察期间,这些数据被记录在标准化的数据收集表上。关于湿巾可用性和PHH合规性的数据在第5周和第11周反馈给病房工作人员。
利用中断时间序列回归,通过创建一个虚拟变量D设置为零,然后利用中断时间序列回归来估计截距位移的大小和显著性。
湿巾的使用量
在实施期间,收集了有关发放的集束包数量、集束包和卫生湿巾的使用量,以证明使用卫生湿巾的效果,并估算PHH集束包的成本。
第4阶段:使用者的接受度
PHH实践统计
对PHH进行了总共43小时的结构化观察。对观察到的325个HH时机中的303个收集完整数据,并将其纳入分析。PHH发生率仅为13.2%(40/303)(表1)。在31.4%(93/303;95%置信区间[CI]26.4-36.8)的时机中,有一种机制可以使患者在护理点手卫生。当HH机制可用时,PHH更可能发生(优势比[CI95%10.6-91.8];P=0.000)。
在整个期间内,患者手卫生巾可用性的依从性为73%(987/1360)。图2显示了在16周的干预期内,可用湿巾的患者比例以及发生HH的PHH机会比例的趋势。在干预期间,可用湿巾的患者比例从第1周的57.75%(67/116)增加到第16周的68.8%(86/125)(95%CI1.1%-22.8%;P=0.076)。
表1。
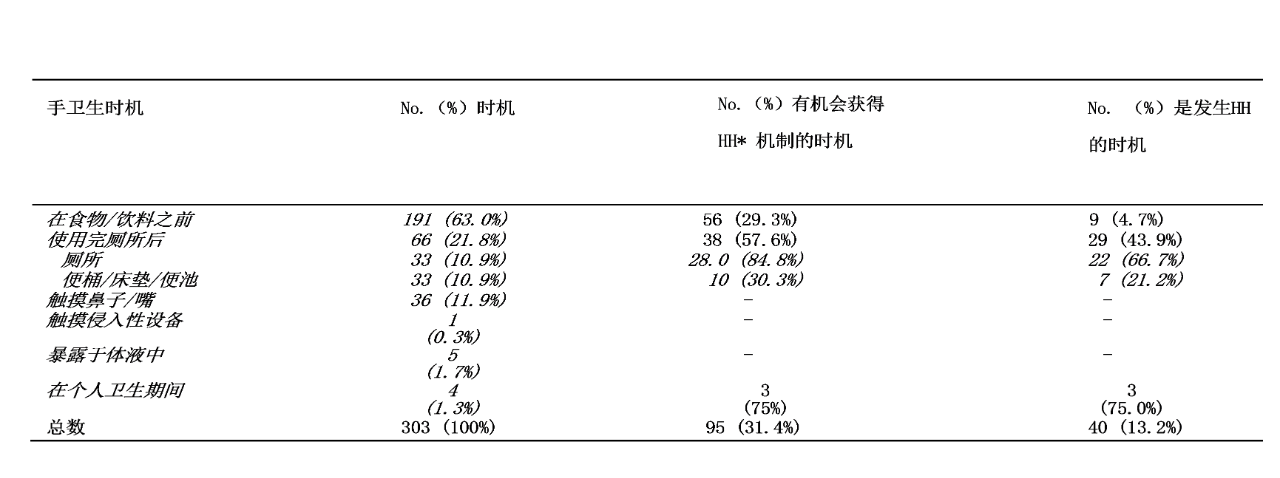

使用验收


我们的结果强调了多模式方法对改善PHH的重要性。本研究证实了其他研究的结果,即患者在住院期间很少手卫生。17,18尽管护理人员认识到PHH是一项重要的感染控制措施,但他们很少为患者提供PHH。16 在实施PHH捆绑之前,我们发现,患者对PHH的总体依从性仅为13%,尽管在使用厕所后发生的可能性更大,但不到5%的患者在进食前进行了PHH。这远远低于Srigley等人27最近的一项研究中的建议,该研究中,使用浴室后的依从性为30%,用餐时的依从性为39%,尽管在该研究中,使用电子监测可能会高估流动性更强的患者群体中的PHH。考虑到在医院病房处理和食用食物时,通过接触环境或工作人员而获得的病原体可能会转移到粘膜或其摄入,因此进食前PHH尤为重要。此外,考虑到SARS-CoV-2病毒的主要传播途径是通过呼吸道飞沫,这将污染受感染患者的手和他们接触的周围环境,支持常规PHH的机制应该是减少医疗环境中传播的战略的关键组成部分。
我们的研究所采用的方法试图创建一个多模式策略,通过引入一个集束包来改善PHH,该集束包包括单个患者的手卫生湿巾、员工的PHH流程、患者的PHH信息以及合规率的监测和反馈。事实证明,这种手巾包在患者和工作人员中都很受欢迎,并显著改善了这组老年患者(主要是行动受限的患者)的HH选择。另一项改善PHH的研究结果强调了在床边提供PHH产品的重要性,特别是对于卧床患者。28
本研究的局限性包括使用直接观察法的潜在霍桑效应。29在员工公开意识到我们的存在之前,我们试图通过对PHH合规性进行非常短的观察来缓解这一问题。这项研究是在一个单一的NHS医疗机构中进行的,在17周的时间内仅限于6个医疗病房,观察到的机会数量集中在一天中的特定时间。然而,基线观察表明,考虑到病房活动,这是最合适的时期。此外,本研究中使用的湿巾并非专为患者使用而设计,因此,没有专门针对患者的包装,这可能有助于鼓励患者使用湿巾。
致谢
参考文献